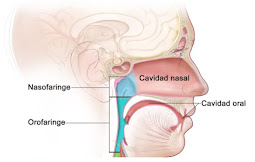
La aspiración de secreciones nasofaríngeas/orofaríngeas
consiste en la extracción de secreciones de la vía respiratoria alta mediante
la introducción de un catéter de aspiración, ya sea por vía aérea, en el caso
de las nasofaríngeas, como por vía oral, en caso de las orofaríngeas.
Los principales objetivos de esta técnica son eliminar las secreciones que puedan obstruir la vía aérea, favoreciendo la ventilación pulmonar, y prevenir las infecciones respiratorias.
MATERIAL
- Sonda de aspiración estéril con
control de calibre
- Guantes estériles
- Medidas barrera frente al riesgo de
salpicaduras (bata, mascarilla, gafas)
- Sistema de vacío, sistema de
aspiración y conexiones, y recolector de secreciones
- Equipo de oxigenoterapia
- Lubricante hidrosoluble estéril
- Suero fisiológico y agua estéril
- Cánula orofaríngea (Guedell), si
precisa
PROCEDIMIENTO
El procedimiento para la
realización de una aspiración, tanto nasofaríngea como orofaríngea, en un paciente consciente, es el
siguiente:
- Realizar higiene de manos.
- Comprobar la identidad del
paciente, e informarle del procedimiento que se va a seguir, solicitando su
colaboración y resolviendo sus posibles dudas al respecto. Evitar la aspiración
tras las comidas.
- Preservar siempre la intimidad
del paciente.
- Elegir la sonda adecuada, la cual
debe cumplir tres características esenciales: ser estéril, atraumática y
desechable. Las medidas estándar son de 12-18 Fr en adultos, 6-12 Fr en niños y
5-6 Fr en lactantes.
- Conectar el aspirador y el equipo
de aspiración, comprobando su correcto funcionamiento.
- Seleccionar la presión negativa en el vacuómetro, que será de 120-150 mmHg en adultos, de 80-120 mmHg
en niños y de 60-80 mmHg en lactantes.
- Colocar al paciente en la
posición apropiada. De este modo, si el paciente se encuentra consciente con
reflejo nauseoso, deberá ser colocado en posición de Semifowler, con el cuello
en hiperextensión en el caso de llevar a cabo una aspiración nasal, o bien con
la cabeza ladeada, si la aspiración fuese por vía oral.
- Preoxigenar al paciente durante,
al menos, 30 segundos, si presenta una pauta de oxigenoterapia y no existiese
ninguna contraindicación.
- Realizar higiene de manos y
preparar un campo estéril. El equipo de protección se colocará siguiendo la
siguiente orden: mascarilla, bata, gafas de protección ocular y guantes
estériles.
- Coger la sonda seleccionada
previamente con la mano dominante y conectarla al dispositivo de aspiración.
- Obtener la medida de sonda a
introducir, teniendo como referencia la distancia entre el lóbulo de la oreja y
la punta de la nariz, que será de aproximadamente de unos 13 cm.
- Examinar los orificios nasales para
comprobar su permeabilidad. Si el paciente está consciente, se le pedirá ayuda,
animándole a sonarse y, a continuación, pedirle que respire alternativamente
por cada uno de los orificios nasales, mientras bloquea el opuesto. De este
modo, el lado de elección para el procedimiento será aquel que tenga mayor
permeabilidad. En caso de una desviación del
tabique, se escogerá el lado opuesto a dicha desviación.
- Si existe presencia de secreciones secas y/o tapones mucosos, instilar suero fisiológico 0,9% e hiperinsuflar previamente al
procedimiento de aspiración.
- Lubricar el extremo de la sonda a
introducir con lubricante hidrosoluble estéril.
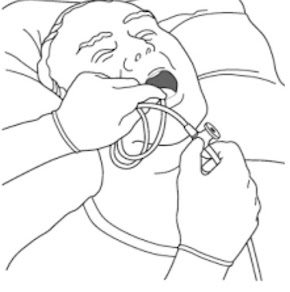
- Introducir la sonda suavemente y
sin aspirar, bien a través de la boca o bien a través de una ventana nasal.
- Extraer la sonda sin rotar y
aspirando de manera continua, dado que la rotación de la sonda o la succión
intermitente al aspirar no están recomendadas puesto que pueden lesionar la
mucosa y favorecer la aparición de una neumonía nosocomial. Esta maniobra no
debe exceder los 15 segundos para evitar el traumatismo de la mucosa o la
hipoxia. Se aumentará el aporte de oxigeno brevemente si fuese necesario.
- En el caso de que fuese necesario
realizar otra aspiración, se dejará descansar al paciente 20-30 segundos, y se
empleará una nueva sonda estéril cada vez que se repita la maniobra.
- Desechar la sonda y limpiar el
tubo de aspiración con agua estéril, para evitar obstrucciones y limpiar el
sistema.
- Retirar los guantes y realizar higiene
de manos.
- Dejar al paciente en posición
cómoda.
- Registrar en la documentación de
enfermería el procedimiento llevado a cabo y el motivo del mismo, la fecha y
hora de su realización, las incidencias presentadas durante el proceso, así
como las características de las secreciones aspiradas y la respuesta del
paciente.
Durante todo el proceso se deberá
observar si el paciente presenta signos de dificultad respiratoria o cardiaca,
prestando atención a posibles complicaciones, tanto durante como después de la técnica. Estas complicaciones pueden ser: broncoespasmo, hipoxemia, bradicardia e hipotensión arterial por reflejo
nasovagal, ansiedad, infección respiratoria, etc.
Si nos encontrásemos ante un paciente inconsciente, el procedimiento sería similar, teniendo en cuenta dos premisas de gran importancia:
- La posición indicada para el procedimiento sería el decúbito lateral.
- La aspiración orofaríngea precisará de
una cánula orofaríngea (cánula de Guedel) a través de la cual se introducirá la sonda de aspiración.